Osteoporose
Osteoporose im Blick:
Wenn die Knochen “morsch” & brüchig werden!

Aktiv vorbeugen bei Osteoporose
–
Starke Knochen ein Leben lang!
Osteoporose (alt gr.: ostéon – dt.: Knochen; alt gr.: poros – dt.: Pore; wird auch Knochenschwund genannt) ist eine Skeletterkrankung, die nicht heilbar ist und zumeist im hohen Alter auftritt. Nicht alle Menschen erkranken im fortschreitenden Alter an Osteoporose, aber der normale Abbau von Knochensubstanz trifft uns alle beim Älterwerden.
Osteoporose betrifft Millionen Menschen und bleibt oft lange unbemerkt, bevor erste Symptome auftreten, wobei Frauen viermal häufiger betroffen sind als Männer. Ab dem ca. 30. – 35. Lebensjahr bauen wir etwa 0,5 – 1 % Knochensubstanz pro Jahr ab – bei Menschen mit Osteoporose nimmt die Knochendichte jedoch schneller ab als normal üblich. Schon kleine Belastungen können schmerzhafte Spuren hinterlassen, wenn die Knochen morsch und brüchig werden und die Stabilität verloren geht.
Doch genau hier setzt unser Blick auf Osteoporose an: Mit dem richtigen Wissen und gezielten Maßnahmen können Sie aktiv vorbeugen und Ihre Knochengesundheit stärken. In diesem Artikel erfahren Sie, wie Sie Osteoporose frühzeitig erkennen, vorbeugen und behandeln können – für ein starkes Fundament, auf das Sie vertrauen dürfen.
Inhalt:
| 1. | Osteoporose – Warum die Knochen morsch werden |
| Formen der Osteoporose |
| 2. | Ursachen und Risikofaktoren für die Entstehung von Osteoporose |
| Die Häufigsten Risikofaktoren für eine Osteoporose-Erkrankung |
| 3. | Wie sich Osteoporose im Körper bemerkbar macht |
| Symptome |
| 4. | Diagnostische Verfahren zur Erkennung von Osteoporose |
| 5. | Silizium und seine Bedeutung für Knochengesundheit und Osteoporose |
| 6. | Behandlungsmöglichkeiten bei Osteoporose |
| 7. | Prävention: So können Sie Osteoporose vorbeugen |
| Übungsvideos Osteoporose (bei Erkrankung oder als Vorbeugung) |
| 8. | Fazit |
FAQ – Andere fragen auch:
| Welche Symptome hat man bei Osteoporose? |
| Wie alt kann man bei Osteoporose werden? |
| Wie kann man Knochendichte wieder aufbauen? |
1.
Osteoporose – Warum die Knochen morsch werden!
Bei Osteoporose tritt eine Störung im Knochenstoffwechsel auf und führt dazu, dass die Knochendichte abnimmt und die Knochenstruktur zunehmend porös wird. Das heißt, es wird mehr Knochensubstanz abgebaut und zu wenig aufgebaut. Dadurch werden die Knochen anfälliger für Brüche (Frakturen), oft bereits bei kleinen Stürzen oder Belastungen, die zuvor keine Probleme bereitet hätten.
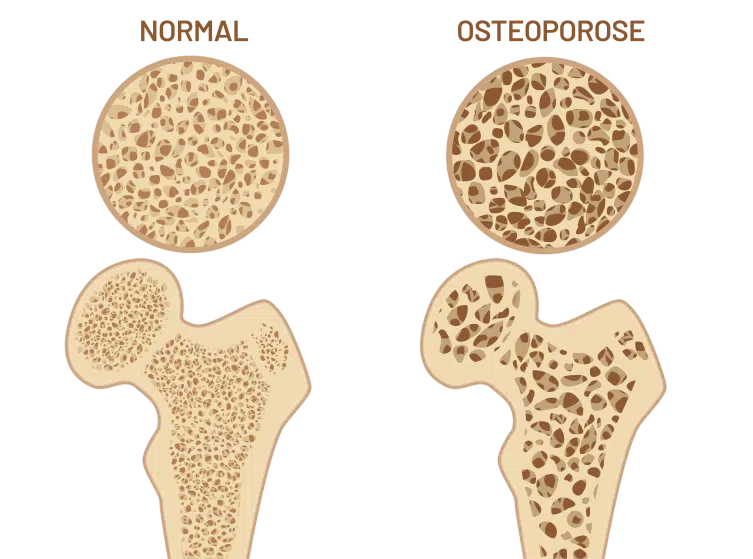
Knochendichte nimmt schneller ab als normal –
Osteoporose entsteht
Die Erkrankung verläuft häufig unbemerkt, weil die beginnende Knochenentkalkung keine Schmerzen verursacht. Erst wenn ein Knochenbruch auftritt und die:der Ärzt:in versucht die Ursache herauszufinden, fällt die Osteoporose häufig auf. Ohne Behandlung kann sich der Zustand verschlechtern, was zu Bewegungseinschränkungen und chronischen Beschwerden führt.
Formen der OsteoporosePrimäre Osteoporose– fast alle Fälle von Osteoporose-Erkrankungen (95 %) entstehen altersbedingt ohne Vorerkrankung und treten spontan auf. Meistens bei Frauen nach den Wechseljahren (> 50 Jahre) & älteren Männern (> 70 Jahre). Spezielle Formen der primären Osteoporose: Typ-1 Osteoporose (Postmenopausale Osteoporose)– bei Frauen nach der Menopause (ca. 80 %) Typ-2 Osteoporose (Senile Osteoporose bzw. Alters-Osteoporose)– bei älteren Menschen Juvenile Osteoporose– bei Kindern und Jugendlichen zwischen 8 – 13 Jahren. Entweder primäre Osteoporose unbekannter Ursache oder sekundäre Osteoporose aufgrund Einnahme bestimmter Medikamente. Die Veränderung der Knochendichte normalisiert sich in der Regel nach der Pubertät wieder. Schwangerschafts-Osteoporose– bei werdenden Müttern & in der Stillzeit. Nach dem Abstillen erholt sich die Knochendichte meist wieder. (Therapiemaßnahmen bei schweren Fällen notwendig.) Ursachen mit bedeutender Rolle:
Idiopathische Osteoporose– (idiopathisch = unbekannte Ursache) bei Frauen vor den Wechseljahren, Männern unter 50 Jahren, Kinder und Jugendliche (bei allen gilt: ein normaler Hormon- und Vitamin-D-Spiegel ohne erkennbare Ursache für Schwächung der Knochen) Sekundäre Osteoporose– wird durch zusätzliche Faktoren oder Erkrankungen verursacht (ca. 5 %) wie:
|
2.
Ursachen und Risikofaktoren für die Entstehung von Osteoporose
Die Entstehung von Osteoporose ist ein komplexer Prozess, der durch verschiedene Ursachen und Risikofaktoren beeinflusst wird. Zu den wichtigsten Ursachen zählt der altersbedingte Knochenabbau, da die Knochendichte mit zunehmendem Alter auf natürliche Weise abnimmt. Daraus kann sich eine Osteoporose entwickeln, wenn sich die Balance von Aufbau und Abbau der Knochensubstanz verschiebt und mehr abgebaut wird als normal.
Außerdem spielt der Hormonhaushalt eine entscheidende Rolle. Ein Abfall des Östrogenspiegels/Testosteronspiegels bei Frauen nach den Wechseljahren bzw. hormonellen Veränderungen bei Männern fördert den Knochenabbau erheblich. Darüber hinaus können genetische Faktoren die Anfälligkeit für Osteoporose erhöhen.
Die häufigsten Risikofaktoren für eine Osteoporose-Erkrankung
| ▸ | Hohes Lebensalter |
| ▸ | Weibliches Geschlecht |
| ▸ | Natürliche hormonelle Veränderung |
| ▸ | Bewegungsmangel |
| ▸ | Untergewicht |
| ▸ | Familiäre Vorbelastung (Genetisch bedingt) |
| ▸ | Unausgewogene Ernährung |
| ▸ | Mangelernährung bzw. Fehlernährung in jungen Jahren |
| ▸ | Übermäßiger Tabak- & Alkoholkonsum |
Ein weiterer wesentlicher Bestandteil von Knochen ist Kollagen Typ-1 (Lesen Sie mehr dazu im Blogartikel). Dieser Kollagentyp bildet das Grundgerüst für unsere Knochen und verleiht ihnen Stabilität. Kollagen baut sich ebenfalls mit zunehmendem Alter (ab ca. 25 J.) ab und begünstigt die Entstehung einer Osteoporose.

TEM Aufnahme: Mineralisierte Kollagenfasern im Knochen
 |
 |
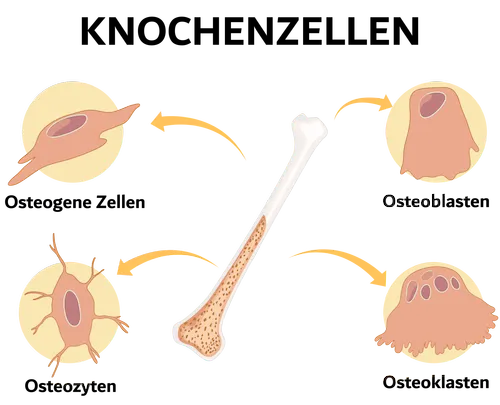
Knochenzellen & Kollagen Typ-1
Nährstoffmangel, langjähriger Bewegungsmangel oder starkes Rauchen wirken sich ebenso negativ auf die Knochenstruktur und den Knochenstoffwechsel aus. Auch bestimmte Erkrankungen wie Rheuma oder Medikamente, können das Risiko einer Osteoporose steigern.
Je mehr Risikofaktoren zusammenkommen, desto wahrscheinlicher ist ein fortschreitender Knochenschwund.
Besonders häufig von Spontanbrüchen betroffen:
Wirbelkörper (Wirbelsäule)
Oberschenkelknochen
Hüftknochen (Becken)
Oberarmknochen
Unterarmknochen
Handgelenke
Rippen
3.
Wie sich Osteoporose im Körper bemerkbar macht
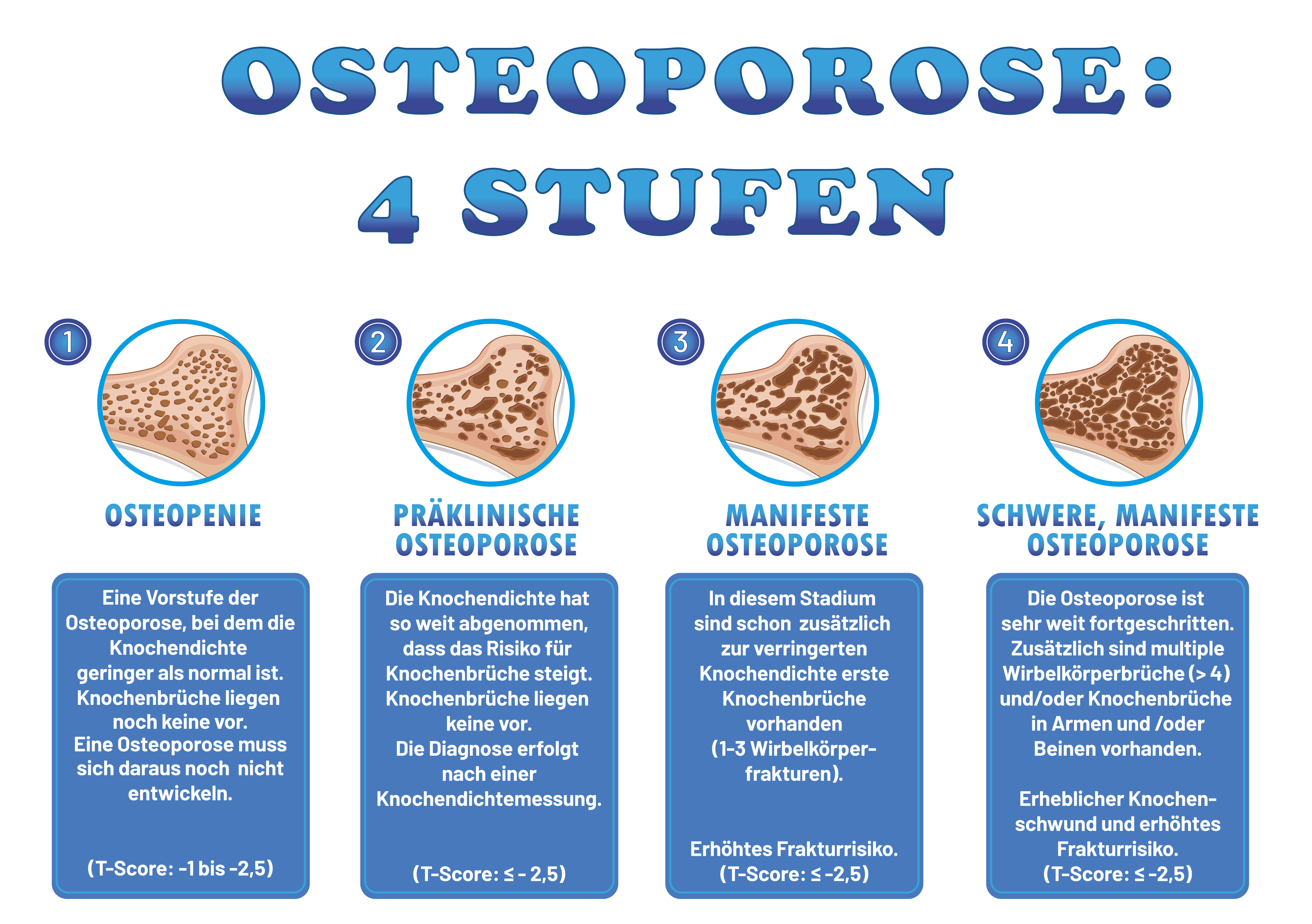
Verlauf von Osteoporose in 4 Stufen
(Bild anklicken zum Vergrößern)
Bei der Entwicklung einer Osteoporose bauen die Osteoklasten mehr der vorhandenen Knochenmasse ab als die Osteoblasten knochenbildendes Material aufbauen. Die Knochen werden „morsch“ (porös) und verlieren an Stabilität, wodurch diese schon bei geringer Belastung leichter brechen können.
Frakturen bei alltäglichen Belastungen, etwa durch einen Sturz aus geringer Höhe, deuten ebenfalls auf eine verringerte Knochendichte hin und sind ein Anzeichen für eine Osteoporose-Erkrankung.
SymptomeRückenschmerzen Osteoporose-Bäuchlein Körpergröße nimmt ab Knochenbrüche Zahnausfall |
Da bereits kleine Veränderungen im Körper auf Osteoporose hinweisen können, achten Sie daher mit steigendem Alter & besonderer Aufmerksamkeit auf:
 |
 |
|
unerklärliche Rückenschmerzen verursacht |
abnehmende Körpergröße |
 |
 |
|
Zahnverlust wegen Kalziummangel |
Erhöhte Bruchanfälligkeit durch Sturz |
 |
 |
|
Veränderte Haltung mit Rundrücken & Osteoporose-Bäuchlein |
Rücken und Hüfte: Knochenschwund tritt hier meist zuerst auf |
| Ein frühzeitiges Erkennen, frühzeitiger ärztlicher Rat und gezielte Maßnahmen können das Risiko von Frakturen mindern und die Lebensqualität nachhaltig verbessern.
Achten Sie auf Warnzeichen und nehmen Sie regelmäßige Untersuchungen wahr, um den Knochenabbau zu verlangsamen oder zu stoppen. |
4.
Diagnostische Verfahren zur Erkennung von Osteoporose
Da Osteoporose zu Beginn symptomlos verläuft, soll bei den ersten Anzeichen oder wenn Sie zu einer Risikogruppe gehören, eine:ein Ärzt:in aufgesucht werden. Für eine frühzeitige Erkennung von Osteoporose sind moderne diagnostische Verfahren unverzichtbar.
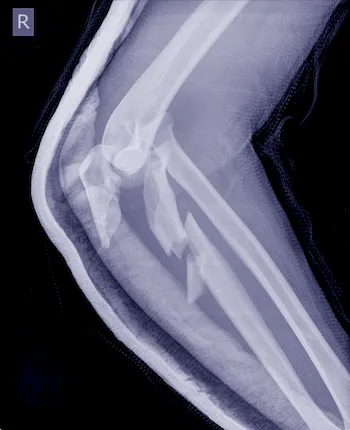
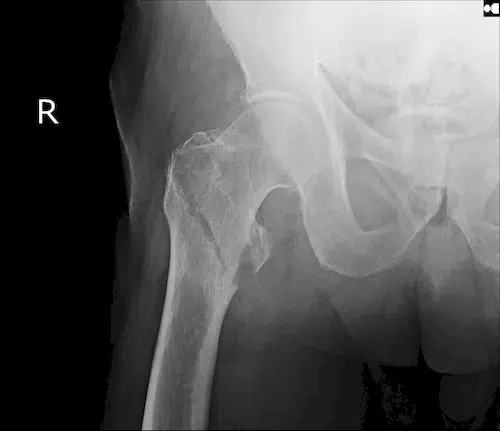
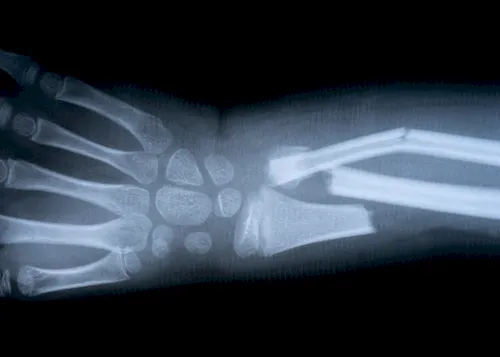
Besonders die Knochendichtemessung, auch DXA-Scan genannt, gilt als zuverlässigstes Mittel, um den Mineralgehalt der Knochen exakt zu bestimmen. Dabei werden Schwachstellen erkannt, bevor es zu Frakturen kommt. Folgende Verfahren werden angewandt:
| ▸ | Knochendichtemessung Bestimmung der Dichte (T-Score Wert) |
| ▸ | Röntgen Erkennung von Knochenbrüchen (zuverlässige Ergebnisse erst im späteren Krankheitsverlauf – neue, starke Rückenschmerzen; chronische Rückenschmerzen unbekannter Ursache; hohes Lebensalter; niedrige Knochendichte; mehrere, alte Brüche; Größenverlust von > 5 cm seit 25. Lebensjahr und > 2 cm bei Kontrolluntersuchungen) |
| ▸ | Computertomografie (CT), Magnetresonanztomografie (MRT) Erkennung von frischer oder verheilter Fraktur und genaue Auswertung der Frakturmorphologie |
| ▸ | Blut- & Urintest Geben Hinweis auf sekundäre Osteoporose (Stoffwechselstörungen, Vitaminmangel, hormonelle Veränderung …) |
 |
 |
 |
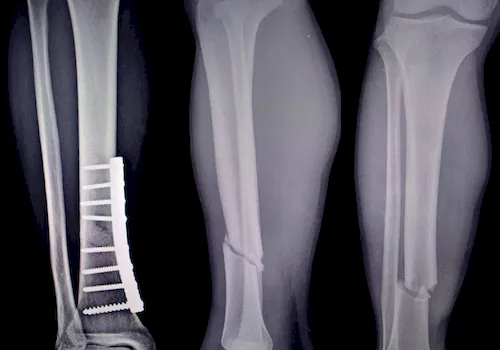 |
Röntgenaufnahmen von verschiedenen Knochenbrüchen bei Osteoporose
Diese Diagnostikmethoden kombiniert sind von großer Bedeutung, um individuelle Risikoprofile zu erstellen und eine präzise Behandlung einzuleiten. Eine frühzeitige Untersuchung ermöglicht es Ihnen, gezielt Maßnahmen zu ergreifen und so die Stabilität Ihres Knochengerüsts langfristig zu sichern.
5.
Silizium und seine Bedeutung für Knochengesundheit und Osteoporose
Silizium ist ein essenzielles Spurenelement, das eine entscheidende Rolle für die Stabilität und Regeneration unserer Knochen spielt. Studien zeigen, dass eine ausreichende Versorgung mit Silizium die Knochenregeneration begünstigt, den Verlust von Knochenmasse verlangsamen kann und die Knochenmineraldichte positiv beeinflusst.
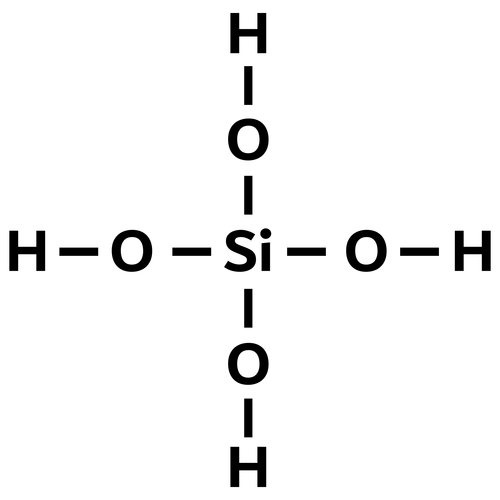
Strukturformel von Orthokieselsäure –
die bioverfügbare Form von Silizium
(Summenformel: H4SiO4)
Es unterstützt die Einlagerung von Kalzium in den Knochen, aber auch von Kollagen Typ-1, dem Hauptprotein des Knochengewebes, und fördert dadurch die Festigkeit sowie Elastizität der Knochenstruktur. Silizium trägt so zur Erhaltung der Knochendichte bei.

Rohsilizium
Silizium fördert ebenfalls die Aktivität der Osteoblasten – der Zellen, die neue Knochensubstanz aufbauen – und hemmt gleichzeitig die Osteoklasten, welche den Knochenabbau voran treiben. Das Gleichgewicht im Knochenstoffwechsel wird so durch Silizium bewahrt.
Für Betroffene ist es daher sinnvoll, auf eine ausgewogene Ernährung mit siliziumreichen Lebensmitteln wie Vollkornprodukten, Nüssen, Samen, Hülsenfrüchten, Obst, Gemüse, mineralstoffreichem Wasser und Nahrungsergänzungsmitteln zu achten (z. B. SILSTEO®).

Lebensmittel mit Silizium
Silizium kann in Kombination mit anderen Therapien einen wertvollen Beitrag zur Prävention und Behandlung von Osteoporose leisten und diese sinnvoll ergänzen.
6.
Behandlungsmöglichkeiten bei Osteoporose
Für die Therapie von Osteoporose stehen verschiedene Ansätze zur Verfügung, die gezielt die Knochendichte erhöhen und das Risiko von Brüchen verringern. Arzneimittel wie Bisphosphonate werden häufig verschrieben, da sie den Knochenabbau hemmen und somit die Stabilität der Knochen fördern.
Orthopäde erklärt weitere Vorgehensweise
Es kommen auch Medikamente zum Einsatz, welche den Knochenaufbau stimulieren oder den Kalzium- und Vitamin-D-Haushalt regulieren. Nahrungsergänzungsmittel (SILSTEO®) sind ebenfalls eine gute Möglichkeit, um den Knochenstoffwechsel zu unterstützen und den Aufbau der Knochendichte für stabile Knochen zu fördern.
6.1
Basisbehandlung (oder Alternative Behandlung)
Diese Maßnahmen sollten von allen Osteoporosepatient:innen eingehalten werden. Sie verbessern den Knochenstoffwechsel bei Erkrankten und Stürze können verhindert werden.
| ▸ | Verzicht auf Tabak- & Alkoholkonsum können den Knochenstoffwechsel negativ beeinflussen |
| ▸ | Aktivitäten mit Gewichtsbelastung Mobilmachung durch Bewegung und Sport: Gleichgewichts- & Koordinationstraining, Walking, Treppensteigen, Schwimmen, Krafttraining – Knochen werden durch gezielte Belastung gestärkt, das Gleichgewicht trainiert und die Knochendichte erhöht. (Videos für Übungen bei Osteoporose) |
| ▸ | Ausreichende Zufuhr von:
|
| ▸ | Eiweißreiche Ernährung (Proteinreiche Ernährung) bei erhöhtem Frakturrisiko und über dem 65. Lebensjahr. (> 1 g/kg Körpergewicht pro Tag) |
Zusätzliche Maßnahmen
| ▸ | Medikamente prüfen Kontrolle der Medikamente, die regelmäßig eingenommen werden – begünstigen diese den Knochenabbau oder nicht. (mit Ärztin/Arzt absprechen) |
| ▸ | Aktivitäten mit Gewichtsbelastung Erhalt der Mobilität, Linderung von Schmerzen & Reduzierung des Sturzrisikos. (z. B. Gehstock, Rollator, Hüftprotektor, Rückenprotektor, Orthesen, Bandagen, Haltegriffe, An- & Ausziehhilfen) |
| ▸ | Schmerzbehandlung nach Absprache mit der:dem Ärzt:in bei Bedarf Schmerzmittel einnehmen |
| ▸ | Sehkraft & Umgebung überprüfen verminderte Sehkraft bzw. eingeschränktes Gesichtsfeld & ungünstige Umgebungsbedingungen erhöhen das Sturzrisiko und die Wahrscheinlichkeit von Knochenbrüchen. |
6.2
Medikamentöse Behandlung
Je nach Beurteilung durch die:den Ärzt:in, kann eine medikamentöse Behandlung zusätzlich zur Basisbehandlung erforderlich sein. Dafür ist ein erhöhtes Risiko für osteoporotische Frakturen entscheidend.
Behandlung mit Medikamenten
Zur Feststellung, ob eine zusätzliche Behandlung durch Medikamente notwendig ist, wird der T-Score ermittelt und anhand dessen die weitere Vorgehensweise entschieden. Osteoporose-Medikamente können zum Teil ernste Nebenwirkungen verursachen und müssen immer mit der:dem Ärzt:in, unter Abwägung von Risiko und Nutzen, abgeklärt werden.
Zwei Ansatzmöglichkeiten zur Behandlung:
1. Knochenabbau bremsen
mit antiresorptiven Wirkstoffen wie:
| ○ | Bisphosphonate (Alendronat, Risedronat, Ibandronat, Zoledronat) |
| ○ | Biologikum (Denosumab) |
| ○ | Selektiver Östrogenrezeptor-Modulator – SERM (Raloxifen) |
2. Knochenaufbau fördern
mit osteoanabolen Wirkstoffen wie:
| ○ | Biologikum (Romosozumab) |
| ○ | Parathormon (PTH)-Analoga (Teriparatid, Abaloparatid) |
Eine weitere Möglichkeit ist die Hormonersatztherapie (z. B. Östrogen) bei Frauen in den Wechseljahren zum Erhalt der Knochendichte und Vorbeugung des Knochenabbaus. Sie kann den Knochenabbau aufhalten, jedoch birgt diese Behandlungsform auch ein erhöhtes Risiko für Brustkrebs und Herz-Kreislauf-Erkrankungen.
| Eine medikamentöse Behandlung muss immer mit der:dem Ärzt:in abgesprochen werden, da Nebenwirkungen und Arzneimittelverträglichkeit individuell zu berücksichtigen sind.
Regelmäßige ärztliche Kontrollen sind wichtig, um die Behandlung für eine erfolgreiche Therapie zu überwachen und bei Bedarf anzupassen. |
6.3
Operative Behandlung
Meist wird die operative Behandlung bei Wirbelkörperbrüchen angewendet. Dabei soll die Belastungsfähigkeit und Stabilität wiederhergestellt werden.
Viele operative Eingriffe aufgrund von Osteoporose werden minimalinvasiv durchgeführt, um den Krankenhausaufenthalt kurz zu halten und eine schnellere Genesung zu fördern.

Operation bei Osteoporose
Eine Operation ist sinnvoll bei:
| ▸ | Akuten, schmerzhaften Wirbelkörperbrüchen Bruch noch nicht verheilt & starke Schmerzen |
| ▸ | Instabile Brüche Wirbelkörper zu stark gebrochen oder weitere Einbrüche leicht möglich |
| ▸ | Neurologische Ausfälle Rückenmark ist durch Bruch geschädigt |
Operative Verfahren bei Osteoporose:
Kyphoplastie und Vertebroplastie
Knochenzement wird mit minimalinvasiven Verfahren in den gebrochenen Wirbelkörper injiziert. Bei der Kyphoplastie kommt zusätzlich ein Ballon zum Einsatz. Durch Aufblasen wird ein Hohlraum geschaffen, der mit Knochenzement aufgefüllt wird.
 |
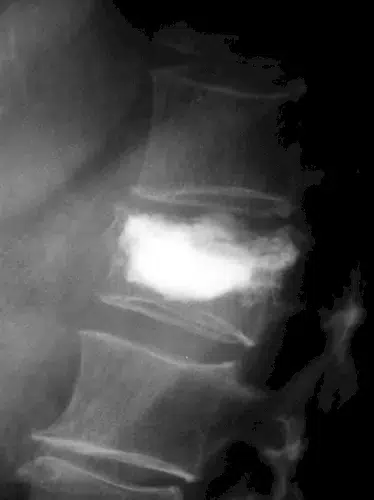 |
links: Wirbelkörper wird aufgefüllt / rechts: gefüllter Wirbelkörper mit Knochenzement
Spondylodese
Versteifung der Wirbelsäule mit Schrauben und Stäben. (bei instabilen Brüchen & neurologischen Problemen)
Wirbel mit Schrauben stabilisiert
Wirbelkörperersatz
Einsetzen eines Cage aus Titan oder körpereigenem Knochen als Wirbelkörperersatz. (bei höhergradigen Brüchen)
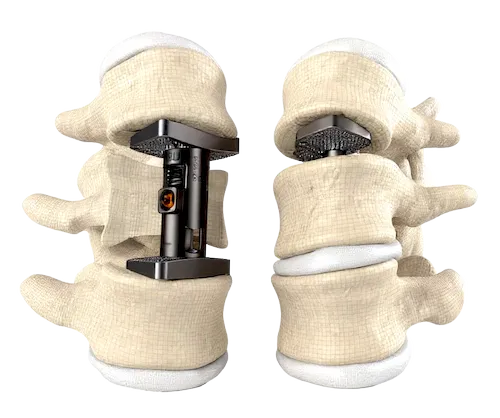
Wirbelsäulenimplantat & Bandscheibenimplantat
als Ersatz für fehlenden Wirbel bzw. Bandscheibe
| Eine individuelle Anpassung der Therapie spielt eine zentrale Rolle, um Nebenwirkungen zu minimieren und den Behandlungserfolg zu maximieren.
Die kontinuierliche Kontrolle durch die:den Ärzt:in gewährleistet, dass die Maßnahmen an den Krankheitsverlauf angepasst werden. Ein Fortschreiten der Osteoporose lässt sich so verlangsamen und die Lebensqualität nachhaltig verbessern. Bei schweren Fällen ist eine Kombination aus medikamentöser Therapie und physikalischer Behandlung sinnvoll. |
7.
Prävention: So können Sie Osteoporose vorbeugen
Ein proaktives Vorgehen spielt eine maßgebliche Rolle, um Osteoporose vorzubeugen und langfristig die Knochenstabilität zu erhalten. Als Präventivmaßnahme können Sie auch die Basisbehandlung bei Osteoporose heranziehen.
Eine ausgewogene Ernährung mit ausreichend Silizium, Kalzium, Kalium, Kollagen Typ-1, Magnesium und Vitamin D ist von großer Bedeutung, da sie die Knochendichte fördern und dem Fortschreiten der Osteoporose entgegenwirken kann.

Diese Substanzen beeinflussen die Knochenmineraldichte
und den Knochenstoffwechsel negativ
Eine gezielte Kontrolle von Medikamenten, die eingenommen werden und den Knochenabbau begünstigen, sollte in Absprache mit der:dem Ärzt:in erfolgen.
Regelmäßige körperliche Aktivität spielt eine wichtige Rolle, um den Knochenschwund bei Osteoporose zu verlangsamen und die Knochenfestigkeit zu fördern. Insbesondere belastende Übungen wie Gehen, Treppensteigen oder leichtes Krafttraining regen den Knochenstoffwechsel an und fördern die Bildung neuer Knochenzellen.
Selbst moderate Bewegungsformen (z. B. spazieren gehen) können bereits positiven Einfluss nehmen und tragen dazu bei, das Fortschreiten der Erkrankung einzudämmen.
 |
 |
links: Training mit Elastikband / rechts: Training mit Hanteln
Gleichzeitig stärken Bewegungseinheiten die Muskulatur, verbessern durch gezielte Gleichgewichtsübungen die Balance und verringern so das Sturzrisiko – ein zentraler Faktor, um Knochenbrüche zu vermeiden. Wichtig ist eine auf die individuellen Bedürfnisse abgestimmte Trainingsgestaltung, idealerweise unter fachlicher Anleitung, um Überlastungen zu vermeiden.
Ein Falltraining ist empfehlenswert, um auf unvorhergesehene Stürze vorbereitet zu sein. Bei einem Falltraining lernen Sie richtig zu stürzen und abzurollen. Sie steigern dadurch ihre Gangsicherheit und verbessern Ihr Körpergefühl. Ältere oder erkrankte Personen sollten bei den Übungen allerdings Hüftprotektoren tragen, damit es nicht zu ungewollten Brüchen beim Training kommt.

Übungsvideos – Osteoporose
(Bei Erkrankung oder als Vorbeugung)
Erklärvideo & Krafttraining bei Osteoporose
Osteoporose-Gymnastik für Senioren ab 60 Jahren
Osteoporose-Gymnastik 1
Osteoporose-Gymnastik 2
Osteoporose-Gymnastik 3
Maßnahmen nach einem Sturz
Fallübungen – Sprache: Englisch
Vorwärtsfallen – Sprache: Deutsch
Rückwärtsfallen – Sprache: Deutsch
Vorwärtsfallen – Sprache: Englisch
Rückwärtsfallen 1 – Sprache: Englisch
Rückwärtsfallen 2 – Sprache: Englisch

Aufstehübungen
Rückenschonend Aufstehen
Einfach aufstehen
Hinsetzen & Aufstehen bei Knieproblemen
8.
Fazit: Mit Wissen und Vorsorge Osteoporose wirksam begegnen
Verständnis und frühzeitige Vorsorge spielen eine maßgebliche Rolle im Umgang mit Osteoporose. Wenn Sie die Risiken kennen und rechtzeitig Maßnahmen ergreifen, können Sie die Stabilität Ihrer Knochen unterstützen und den Krankheitsverlauf deutlich verlangsamen.
| ◆ | Osteoporose ist eine Erkrankung des Skeletts, wobei die Knochendichte abnimmt und Knochensubstanz schneller als normal abgebaut wird. |
| ◆ | 95 % der Osteoporose-Fälle entstehen altersbedingt, ohne Vorerkrankung und spontan – Frauen nach den Wechseljahren (> 50 Jahre), ältere Männer (> 70 Jahre) |
| ◆ | Osteoporose ist nicht heilbar – aber sie kann verlangsamt und bis zu einem gewissen Grad, durch die richtige Behandlung, gestoppt werden. |
| ◆ | Symptome bleiben meist unerkannt, bis ein Knochenbruch auftritt und mit der:dem Ärzt:in abgeklärt wird. |
| ◆ | Bei Osteoporose brechen Knochen schon bei kleiner Belastung – vorwiegend sind die Wirbelkörper (Rückenwirbel), Hüfte, Handgelenke, Arme & Beine betroffen. Lange Knochen brechen eher am Knochenhals. |
| ◆ | Aktive Gestaltung des Lebensstils fördert die Knochenfestigkeit und regt den Knochenstoffwechsel an. (Körperliche Betätigung, Sport, …) |
| ◆ | Regelmäßige ärztliche Kontrollen mit geeigneten Diagnoseverfahren helfen, Veränderungen früh zu erkennen und gezielt entgegenzuwirken. |
| ◆ | Präventiv kann auch die Basisbehandlung gegen Osteoporose angewendet werden, bevor eine osteoporotische Erkrankung auftritt. |
| ◆ | Eine ausgewogene Ernährung, regelmäßige Bewegung und gezielte Therapien tragen dazu bei, die Knochendichte zu erhalten oder sogar zu verbessern. |
| ◆ | Wichtige Nährstoffe bei Erkrankung bzw. zur Vorbeugung von Osteoporose sind: Kalzium, Vitamin D, Silizium, Kollagen Typ-1, Magnesium, Kalium, Vitamin K2, eiweißreiche Nahrungsmittel |
| ◆ | Eine sinnvolle Ergänzung sind Nahrungsergänzungsmittel (SILSTEO®) zum Aufbau der Knochensubstanz und des Knochenstoffwechsels. Bei bestehender Erkrankung oder Einnahme anderer Arzneimittel – Absprache mit der:dem behandelnden Ärzt:in. |
| ◆ | Gezielte Gleichgewichtsübungen, koordinatives Training & Fallübungen helfen das Sturzrisiko zu minimieren, das Körpergefühl zu verbessern und so Knochenbrüche zu vermeiden. (Videos zu Übungen bei Osteoporose) |

Durch die Kombination aus körperlicher Aktivität, gesunder Lebensweise und regelmäßiger medizinischer Betreuung bleibt Ihre Mobilität und Lebensqualität erhalten und das Risiko für Brüche deutlich minimiert.
So wird aus einer scheinbar unabwendbaren Entwicklung eine Chance, Ihre Lebensqualität zu bewahren und selbstbewusst dem Fortschreiten der Erkrankung entgegenzutreten.
FAQ – Andere fragen auch:

Sehnenscheidenentzündung (Tendovaginitis)
Sehnenscheidenentzündung (Tendovaginitis):
Ursachen & Therapiemöglichkeiten im Überblick

Quälende Schmerzen im Handgelenk? Stechende Schmerzen im Fuß?
–
Leiden Sie an einer Sehnenscheidenentzündung?
Eine Sehnenscheidenentzündung (Tendovaginitis) ist ein häufiges Leiden, welches die Bewegungsfreiheit stark beeinträchtigen kann. Wir erklären Ursachen, Symptome und Behandlungsmöglichkeiten dieser einschränkenden, schmerzhaften Erkrankung.
Entdecken Sie effektive Therapien, praktische Übungen und hilfreiche Tipps zur Linderung Ihrer Beschwerden im Bereich von Hand und Fuß. Entzündungen der Sehnenscheiden können auch im Ellenbogen, der Schulter oder im Kniebereich auftreten. In diesem Blog-Artikel wollen wir aber speziell auf die Probleme im Hand- und Fußbereich eingehen.
Erfahren Sie mehr über Sehnenscheidenentzündungen (Tendovaginitis) und wie Sie diese optimal versorgen, um wieder schmerzfrei und beweglich zu werden.
Inhalt:
1. Was ist eine Sehnenscheidenentzündung (Tendovaginitis)?
2. Ursachen für die Entstehung
2.3 Krankheitsbedingte Ursache
3.1 Symptome
4.2 Konservative, ärztlich unterstützte Behandlung
5. Physiotherapie & praktische Übungen
5.1 10 Übungen für Ihre Hände & Füße
7. Fazit
FAQ – Andere fragen auch:
Wie bekomme ich eine Sehnenscheidenentzündung weg?
Wie lange dauert es, bis eine Sehnenscheidenentzündung weg ist?
Woher weiß ich, ob ich eine Sehnenscheidenentzündung habe?
Was macht die Ärztin/der Arzt bei einer Sehnenscheidenentzündung?
Was ist eine Sehnenscheidenentzündung (Tendovaginitis)?
Sehnenscheiden halten die Sehnen in der Bahn und ermöglichen ein reibungsloses Gleiten zur Kraftübertragung. Sehnen verbinden die Knochen mit den Muskeln und sind essenziell für die Kraftübertragung. Ist dieses System beschädigt, können starke Schmerzen die Folge sein. Die Beeinträchtigung kann so gravierend sein, dass Sie bereits bei den einfachsten Alltagstätigkeiten, wie dem Binden Ihrer Schuhe, Schwierigkeiten haben.
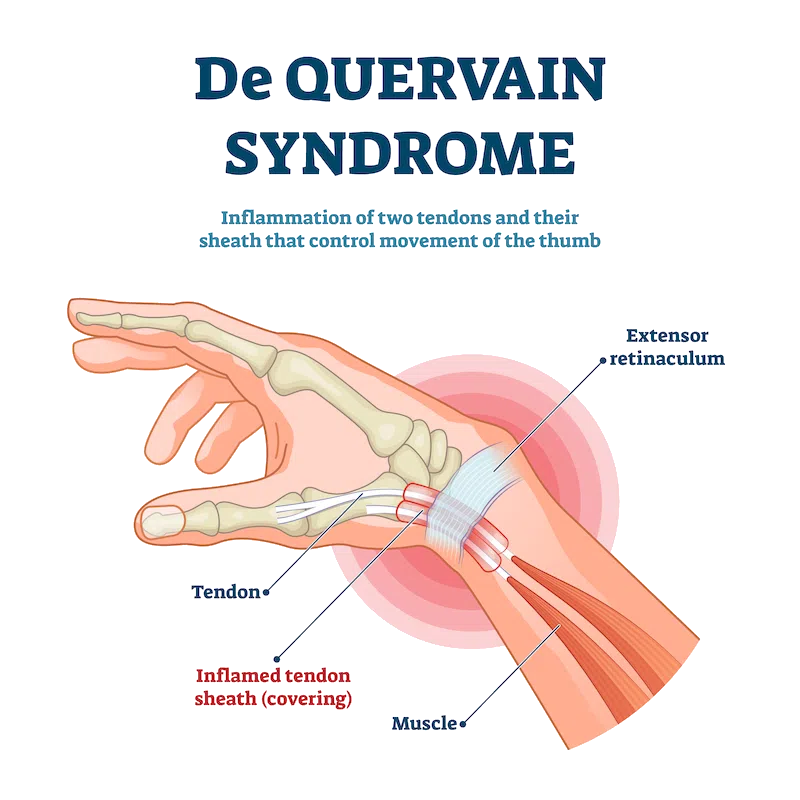
Darstellung einer Sehnenscheidenentzündung
In den meisten Fällen entsteht eine Sehnenscheidenentzündung im Bereich des Handgelenks oder der Finger durch Überlastung. Das ständige wiederholte Bewegen der Sehnen kann zu Reizungen und Entzündungen der Sehnenscheide und/oder der Sehne selbst führen, die starke Schmerzen verursachen können.
Eine falsche Handhaltung, etwa beim Tippen am Computer („Mausarm“) oder bei der Bedienung von Werkzeugen oder Maschinen, kann zu einer Überlastung der Sehnen und zu einer Sehnenscheidenentzündung im Handgelenk führen.
Der Fuß oder das Fußgelenk ist meist bei sportlichen Aktivitäten betroffen (Joggen, Ballett, Skifahren, Tanzen). Eine Sehnenscheidenentzündung kann auch durch einen Schlag gegen oder Fehltritt im Fuß oder Sprunggelenk entstehen.
|
|
|
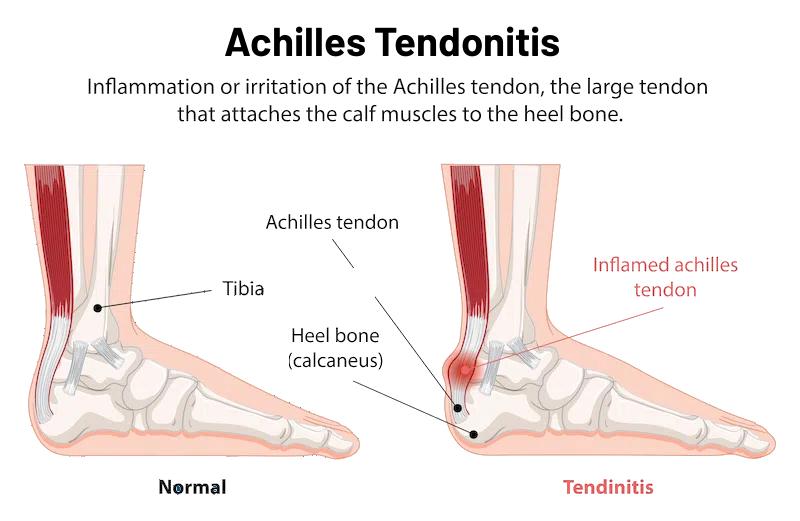
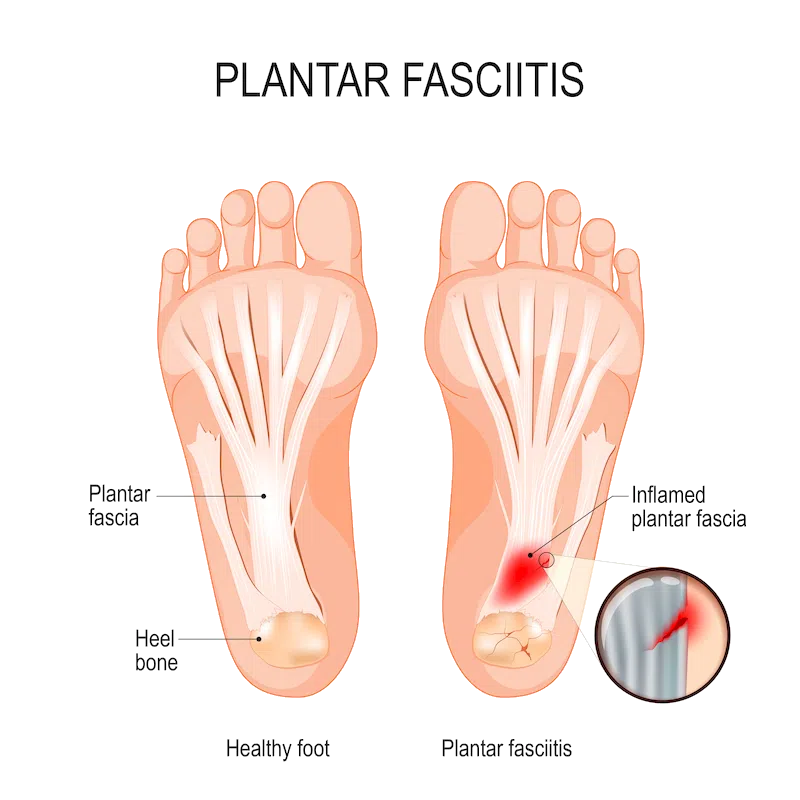
Sehnenentzündung der
Achillessehne / Fußsohlensehne
Ein weiteres Beispiel ist die häufige Entzündung der Sehnenscheide (Tendovaginitis) im Daumenbereich, die vor allem bei intensiver Belastung der Hand auftreten kann. Diese Probleme nehmen in diesen Tagen immer mehr zu, denken Sie zum Beispiel an Ihr Smartphone (“Handydaumen”).
Neben PC und Laptop, hat auch das Smartphone in den letzten 20 Jahren im Alltag immer mehr an Bedeutung gewonnen. Die Belastung der Hand und speziell des Daumens hat durch die verstärkte Nutzung dieser Geräte sehr stark zugenommen. Auch im Dienstleistungssektor (Friseur:innen, Kellner:innen, …) und im Handwerksgewerbe (Bauarbeit, Schlosserei, …) wird der Daumen stark belastet.
 |
 |
Starke Schmerzen und Anzeichen einer Sehnenscheidenentzündung sollten ernst genommen werden, um langfristige Schäden Ihrer Gesundheit zu vermeiden. Die richtige Therapie von Sehnenscheidenentzündungen umfasst oft Ruhe, physiotherapeutische Übungen, unterstützende Bandagen und in manchen Fällen auch medikamentöse Unterstützung.
Es ist wichtig, frühzeitig auf die Warnsignale des Körpers zu achten und professionelle Hilfe in Anspruch zu nehmen, um die Heilungschancen zu verbessern. Als Hilfe für Ihre Genesung und zur Vorbeugung, finden Sie unter Punkt 5.1 verschiedene Übungsvideos für Ihre Arme, Hände, Füße und Beine. Zusätzlich zu den Übungsvideos wird in zwei Videos erklärt, wie Sie Ihren Daumen oder Ihr Handgelenk tapen.
Ursachen zur Entstehung einer Sehnenscheidenentzündung
In erster Linie gibt es zwei Hauptursachen, die zu einer Entzündung der Sehnenscheiden (Tendovaginitis) führen: Nicht infektiöse Ursachen & infektiöse Ursachen. Eine dritte Ursache ist die Krankheitsbedingte Ursache. Die letzten beiden treten eher selten auf, sind aber für die Diagnose auch zu berücksichtigen und müssen (wenn notwendig) mitbehandelt werden.
Am häufigsten ist jedoch die nicht infektiöse Entstehung einer Sehnenscheidenentzündung z. B. durch sportliche Betätigung oder Über- bzw. Falschbelastung in der Arbeit und Freizeit (Büro, Handel, Handwerk, Gaming, Haushalt, …).
Nicht infektiöse Ursache
Die Entstehung einer Sehnenscheidenentzündung kann durch verschiedene Ursachen im Bereich der Hand und vom Handgelenk hervorgerufen werden. Häufig resultiert sie aus wiederholten Überlastungen der Sehnen, beispielsweise durch monotone Bewegungen der Finger oder der Hand.
Auch Fehlstellungen und starke Belastung der Füße oder Beine kann zu einer Entzündung der Sehnenscheide bzw. der Sehne führen. Fehlhaltungen oder Überanstrengungen beim Arbeiten oder Sport ermöglichen ebenfalls eine schmerzhafte Erkrankung der Sehnenscheide.
Laut ASVG § 177 Anlage 1 wird die Sehnenscheidenentzündung für alle Unternehmen als Berufskrankheit anerkannt. (AUVA – Berufskrankheit melden)
Betroffenen Berufsgruppen und Tätigkeitsfelder:
Handwerker:innen
Lagerarbeiter:innen
Handelsangestellte
Musiker:innen
Masseur:innen
Sportler:innen
Friseur:innen
Kellner:innen
PC- & Schreibtischarbeit
Haus- & Gartenarbeit
und mehr
 |
 |
 |
 |
oben: Büroangestellte /, Kellner
unten: Bauarbeiter / Musikerin
Infektiöse Ursache
Diese treten eher selten aufgrund einer bakteriellen Infektion auf. Meist aber in Zusammenhang mit Stich- oder Schnittverletzungen. Dabei gelangen Bakterien (Streptokokken, Staphylokokken, Borreliose) in die Weichteile und greifen die Sehnen und Sehnenscheiden an, die sich entzünden können.
Zusätzlich werden Sie von Ihrer Ärztin/Ihrem Arzt neben Schmerzmitteln auch noch Antibiotika verschrieben bekommen, um ebenso die bakterielle Infektion in den Griff zu bekommen.

Schematische Darstellung:
Fremdkörper steckt in der Haut
 |
 |
Stechmücken saugen Blut / frisch genähte Wunde
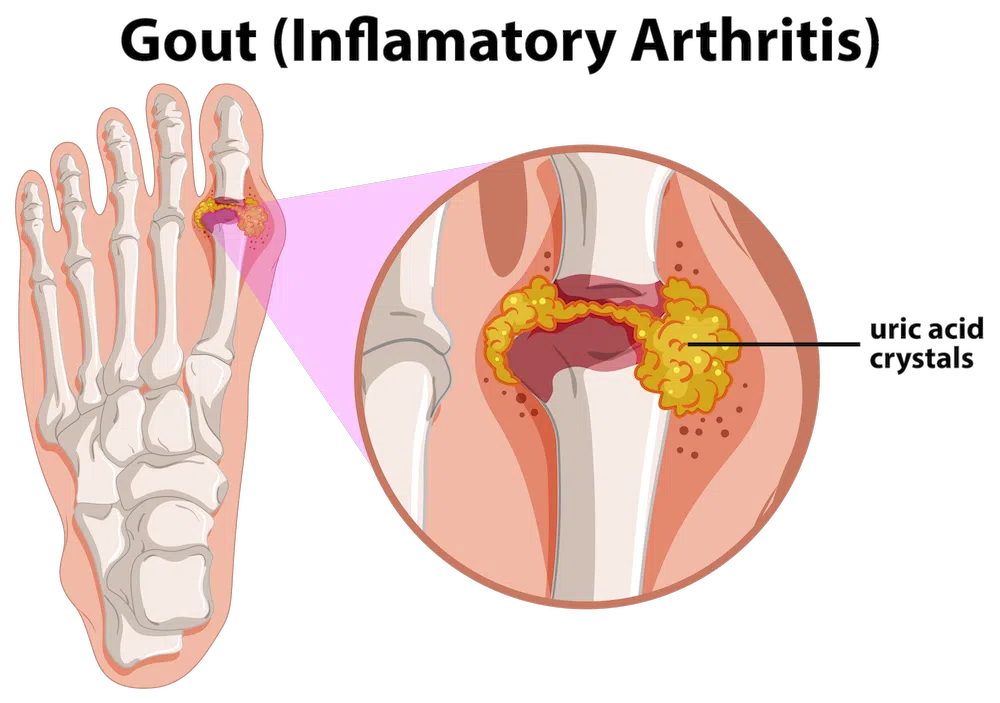
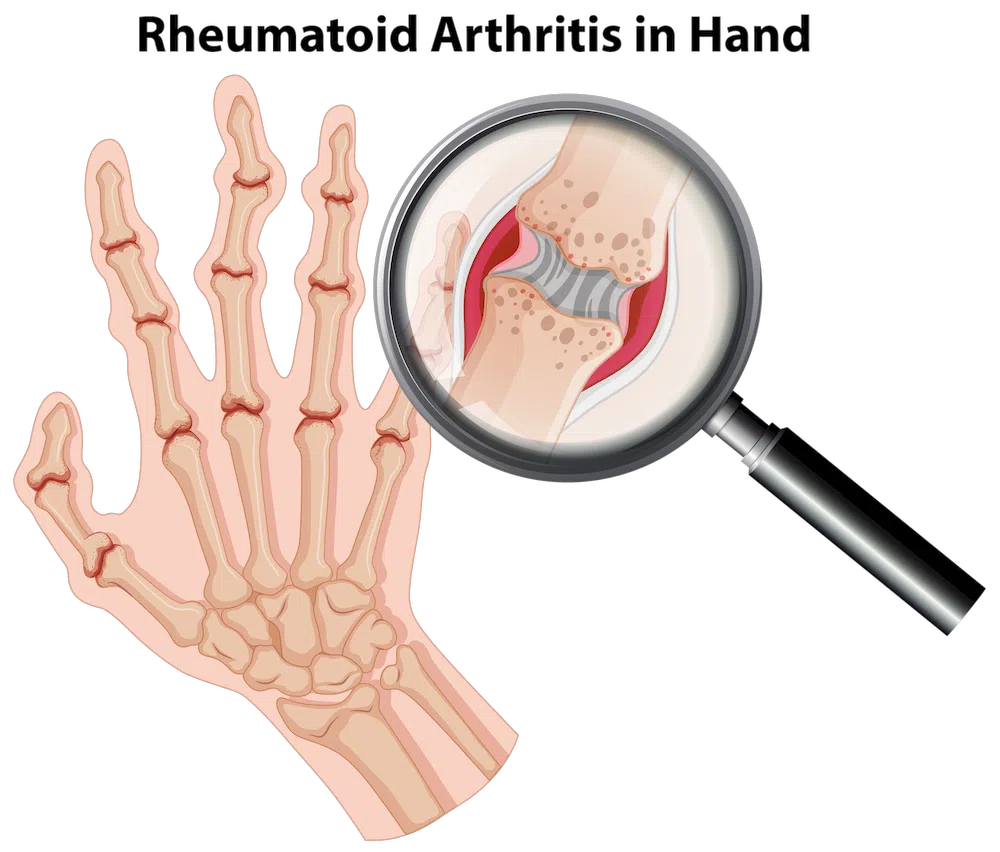
Krankheitsbedingte Ursache
Entzündliche Krankheiten können eine Sehnenscheidenentzündung (Tendovaginitis) fördern und diese chronisch werden lassen. Beispiele für vorbelastende Krankheiten: Rheuma, Arthritis, Gicht, Diabetes oder Nierenversagen.
 |
 |
 |
 |
oben: Rheuma / Gicht
unten: Arthritis / Diabetes
Wenn die Sehnen in der Sehnenscheide stark gereizt werden, entstehen Beschwerden wie Schmerzen, Entzündungen und Schwellungen. Zusätzlich kann sich eine Tendopathie (Tendinopathie) entwickeln.
Diese Anzeichen sollten ernst genommen werden, da eine unbehandelte Sehnenscheidenentzündung sich zu einem chronischen Problem entwickeln und größere gesundheitliche Probleme verursachen kann.
Anzeichen und Diagnose von Sehnenscheidenentzündungen
Die Symptome einer Sehnenscheidenentzündung sind oft deutlich spürbar. Typische Anzeichen sind stechende und ziehende Schmerzen im betroffenen Bereich (Handgelenk, Fußgelenk), welche die Bewegungsfreiheit stark einschränken. Hinzu kommt ein Kraftverlust, der z. B. das Aufdrehen einer Flasche oder das Autofahren erschweren, da die Muskelkraft nicht mehr richtig übertragen werden kann.
 |
Die Schmerzen können sowohl bei Ruhe als auch bei Belastung stark ausgeprägt sein.
Dazu kann es zu Schwellungen, Rötungen und Überwärmung kommen. |
Personen, die in ihrem Alltag stark auf ihre Finger angewiesen sind und diese stark beanspruchen, sind ebenfalls anfälliger für Entzündungen der Sehnenscheiden. Es ist wichtig, auf mögliche Symptome wie Schmerzen und Schwellungen zu achten, um frühzeitig gegenzusteuern und geeignete Therapiemaßnahmen einzuleiten.
Symptome einer Sehnenscheidenentzündung
| ● | stechender und ziehender Schmerz entlang der Sehne – Handgelenk, Daumenwurzel, am Fußrücken, Außenseite Knöchel, Innenseite Knöchel |
| ● | starke Schmerzen bei Bewegung – Beugen und Strecken des Fußes; Greifen, Heben und Abwinkeln des Handgelenks |
| ● | eingeschränkte Bewegungsfähigkeit – Schmerzen bei einfachen Tätigkeiten ohne Kraftaufwand |
| ● | Kraftverlust – angeschlagene Sehnen übertragen die Muskelkraft nicht weiter |
| ● | Schwellung und/oder Verdickung im Bereich der betroffenen Sehne |
| ● | fühlbare und hörbare Reibung der Sehne bei Bewegung – knirschendes Geräusch |
| ● | Schmerzen bei Ruhe oder in der Nacht – bei längerem Verlauf |
| ● | Rötung im Entzündungsbereich |
| ● | Überwärmung |
Bei Verdacht auf eine Sehnenscheidenentzündung ist eine genaue und frühzeitige Diagnose wichtig. Ihre Ärztin/Ihr Arzt wird die betroffene Stelle untersuchen und spezifische Tests durchführen, um die Ursache der Beschwerden festzustellen.
Hierbei kann auch eine Ultraschalluntersuchung oder eine Magnetresonanztomographie (MRT) zum Einsatz kommen. Es ist wichtig, die Ursachen zu identifizieren und entsprechende Maßnahmen zur Vorbeugung zu ergreifen.
 |
Eine frühzeitige Diagnose ist entscheidend für eine gezielte Therapie und ein erfolgreiches Behandlungsergebnis.
Durch spezielle Übungen, richtige Nährstoffzuführung und Physiotherapie können die Leiden gelindert und die Heilung unterstützt werden. |
Behandlungsmöglichkeiten bei einer Sehnenscheidenentzündung
Bei einer Sehnenscheidenentzündung stehen verschiedene Behandlungsmethoden zur Auswahl. In der Regel kann eine Sehnenscheidenentzündung durch eine konservative Behandlung sehr gut ausgeheilt werden.
Eine häufig angewendete Therapie besteht in der Schonung des betroffenen Bereichs, um die angeschlagenen Sehnen zu entlasten. Lassen Sie sich von Ihrer Ärztin/Ihrem Arzt entzündungshemmende Medikamente und Salben verschreiben, um die Krankheitsbeschwerden wie Schmerzen und Schwellungen zu lindern.
Konservative Behandlung:
▸ Schonen und Ruhigstellen der betroffenen Bereiche
▸ Bandagen, Orthesen, Schienen, Tapes verwenden
▸ Kühlende Cremen oder Salben auftragen (Hialsorb Cold®)
▸ Nahrungsergänzungsmittel (Tendoactive®)
▸ Schmerzstillende, entzündungshemmende Medikamente
▸ Antibiotika bei bakteriellen Entzündungen
▸ Örtliche Injektion mit Kortison
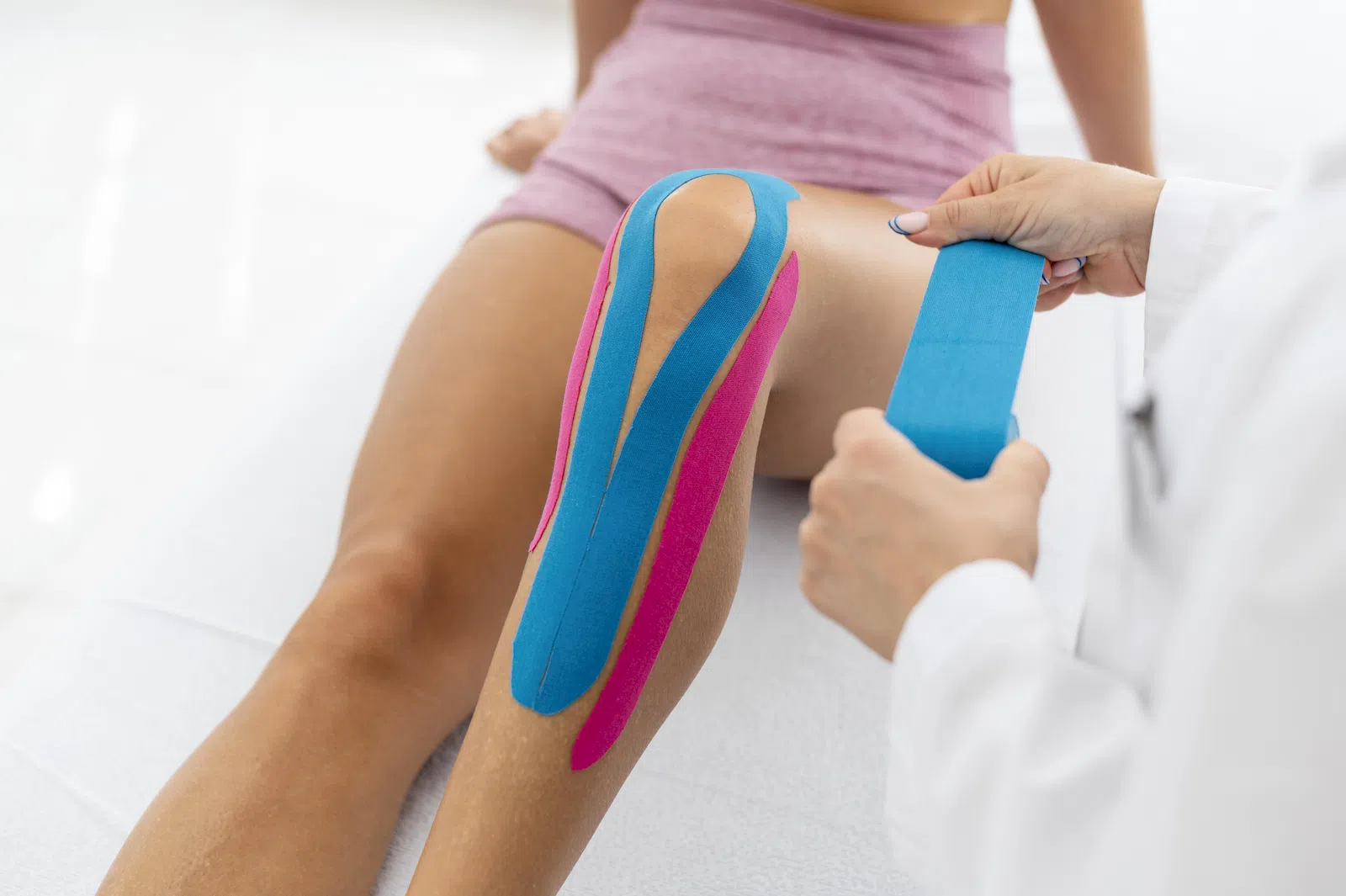
Bandagen sind eine sehr gute Möglichkeit, Ihre betroffenen Gelenke und Muskeln bei Beanspruchung zu unterstützen und geben Ihnen Stabilität im Alltag. So schonen Sie Ihre Gelenke und unterstützen die Heilung.
Verschiedene Arten von Bandagen zur Stabilisierung:
 |
 |
 |
 |
oben: Bandage / Kinesiobänder
unten: Manschette / Gaze (Mullbinde)
Konservative, ärztlich unterstützte Behandlung:
▸ Physiotherapie/Ergotherapie – angepasste Bewegungstherapie
▸ Faszien Therapie – gezielte Druck- & Dehnungsübungen des Bindegewebes bzw. der Faszien
▸ Akupunktur, Elektrotherapie, Ultraschalltherapie – unterstützt die medizinischen & konservativen Behandlungsmethoden
▸ Lasertherapie – Anregung des Stoffwechsels zur Linderung der Schmerzen und Abschwellung
▸ Hyaluronsäure Therapie – Anregung des Stoffwechsels zur Linderung der Schmerzen und Abschwellung
 |
 |
 |
 |
oben: Physiotherapie / Arztpraxis
unten: Faszien Therapie / Akupunktur
Chirurgische Behandlung:
Wenn die Sehne nicht mehr durch die Sehnenscheide gleiten kann, ist in manchen Fällen jedoch eine Operation notwendig. Dieser Eingriff wird meist ambulant durchgeführt, bei dem etwas Gewebe entfernt oder ein kleiner Einschnitt vorgenommen wird, damit die Sehne wieder reibungslos gleiten kann.
Selbst nach diesem kleinen Eingriff fahren Sie mit Ihren Bewegungsübungen fort (ohne Kraftaufwand!) – So ist nach einigen Wochen wieder eine normale und schmerzfreie Bewegung möglich.
 |
 |
ambulante Behandlung / OP-Saal
Unsere Produkte Tendoactive® und Hialsorb Cold® sind speziell für Sehnen und Bänder entwickelt worden und unterstützen Sie bei der Genesung der entzündeten Sehnen und Sehnenscheiden.
Beide bestehen aus natürlichen Inhaltsstoffen und sind eine ideale Ergänzung zur Physiotherapie für optimale Ergebnisse.
Physiotherapie & praktische Übungen zur Linderung von Sehnenscheidenentzündungen
Physiotherapie spielt eine entscheidende Rolle bei der Linderung von Sehnenscheidenentzündungen. Durch gezielte Übungen und Techniken werden die betroffenen Sehnen der entzündeten Bereiche gestärkt und mobilisiert.
Mit Unterstützung einer erfahrenen Physiotherapeutin/eines erfahrenen Physiotherapeuten lernen Sie, wie Sie Ihre Hand-, Finger- und Fußfunktionen wiederherstellen und Schmerzen reduzieren. Diese Therapieform ist besonders häufig bei Sehnenscheidenentzündungen empfohlen, da sie dazu beiträgt, die Symptome zu lindern und die Genesung zu beschleunigen.

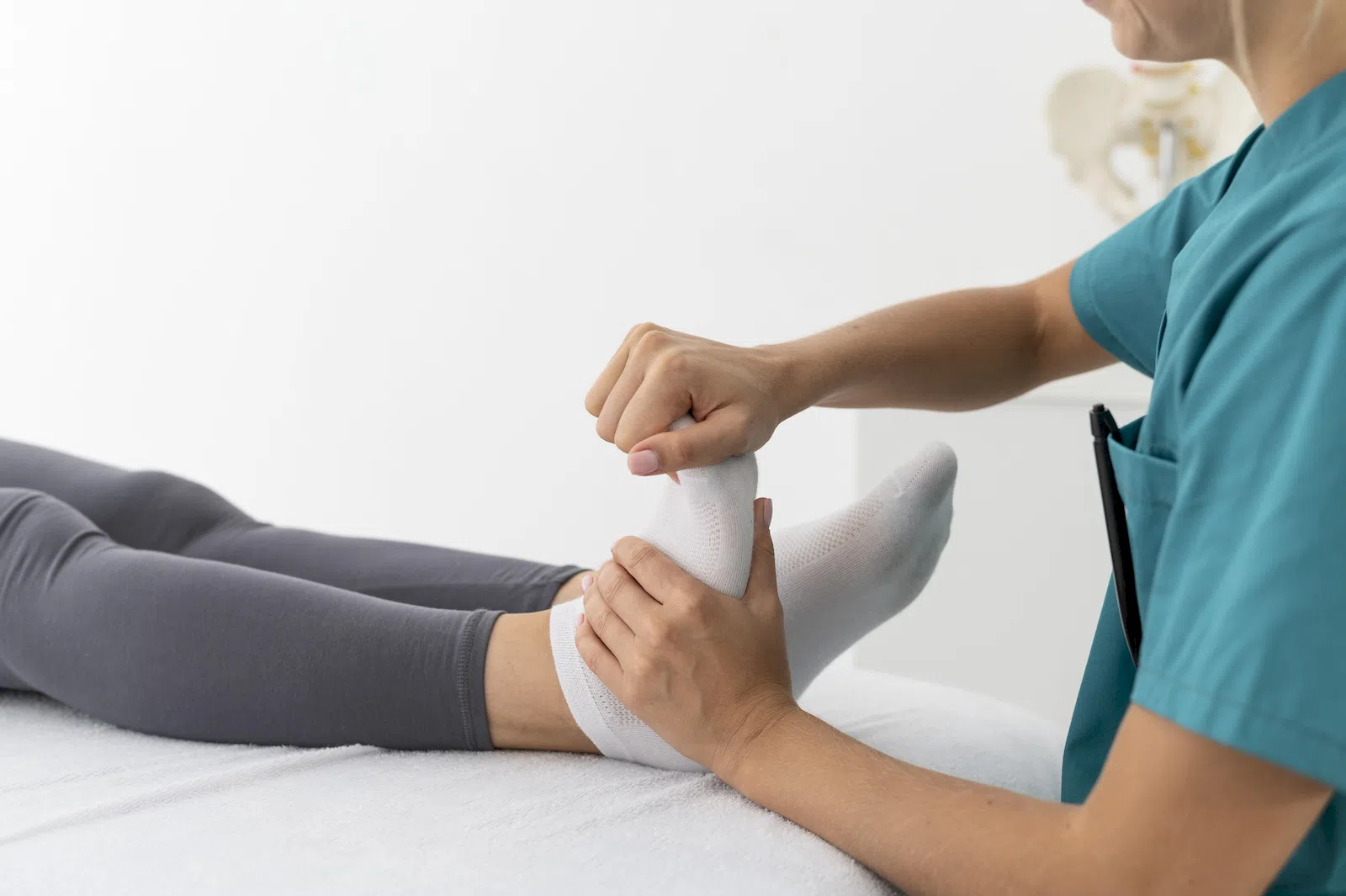
Physiotherapeutin behandelt Fuß
Physiotherapeutische Übungen, die gezielt auf den Aufbau der Hand- und Unterarmmuskulatur sowie der Fuß- und Beinmuskulatur abzielen, können dabei helfen, die Beweglichkeit und Stabilität wiederherzustellen.
In schweren Fällen kann auch eine Injektion mit Kortison (Unsere Kortison freie Alternative: Ostenil® Tendon — erhältlich nur bei Ihrer Orthopädin/ Ihrem Orthopäden) in die Sehnenscheide überlegt werden, um die Entzündung gezielt zu behandeln.
Es ist wichtig, frühzeitig mit der Therapie zu beginnen, um langfristige Beschwerden zu vermeiden und eine schnelle Genesung zu fördern. Achten Sie darauf, dass Ihre Sehnen durch zu lange Ruhigstellung nicht steif werden.
Ruhe und Schonung sind zwar positiv für die Entlastung der entzündeten Bereiche, kann aber bei totaler Ruhe ins Gegenteil umschlagen und die Sehnen versteifen bzw. die Muskeln und Bänder schwächen.
10 Übungen für Ihre Hände & Füße
Die richtige und vorsichtige Dosierung von gezielter Bewegung und Übungen sind der Schlüssel für Ihre Genesung und den Erhalt der Beweglichkeit.
Erklärvideo Sehnenscheidenentzündung & Übung für Ihren Unterarm
Erklärvideo Schmerzen im Innenknöchel & Übungen für Ihr Sprunggelenk
Übungen für Ihr Handgelenk – 1
Übungen für Ihren Fuß
Übungen für Ihr Handgelenk – 2
Übungen bei Fußschmerzen
Handgelenk tapen
Übungen gegen Wadenkrampf
Daumen tapen
Übungen für Ihr Sprunggelenk
Präventive Maßnahmen zur Vorbeugung von Sehnenscheidenentzündungen
Um langfristig Beschwerden vorzubeugen, sind präventive Maßnahmen wie Dehnungs- & Kraftübungen bei Entzündungen der Sehnenscheiden entscheidend.
Bei beruflicher Belastung der Hand- und Fußgelenke sind gezielte Übungen zur Stärkung der Hand- & Unterarmmuskulatur sowie der Fuß- & Beinmuskulatur empfehlenswert. Durch das Training der Muskeln stärken Sie gleichzeitig Ihre Sehnen und gewöhnen diese an regelmäßige Belastung. So reduzieren Sie aktiv das Risiko für Sehnenscheidenentzündungen (Tendovaginitis) und Entzündungen der Sehne (Tendinopathien).
Vermeiden Sie Bewegungen, die Ihre Gelenke überlasten und gönnen Sie sich regelmäßige Pausen bei alltäglichen, monotonen Tätigkeiten. Ein ergonomischer Arbeitsplatz sowie das Tragen ergonomischer Hilfsmittel können ebenfalls dazu beitragen, Belastungen auf die Muskulatur, Sehnenscheiden und Gelenke zu minimieren.
Fazit: Mit der richtigen Behandlung und Vorsorge ist eine Sehnenscheidenentzündung gut behandelbar und heilbar!
| ◆ | Sehnenscheidenentzündungen treten häufig im Bereich der Hand und des Handgelenks auf. Die Beschwerden können stark sein und sich durch Schmerzen bei Bewegung manifestieren. |
| ◆ | Ein typisches Beispiel sind stechende, ziehende Schmerzen und Schwellungen in den betroffenen Sehnen. Weitere Symptome der Sehnenscheidenentzündung sind Bewegungseinschränkungen und Kraftverlust. |
| ◆ | Eine gezielte konservative Therapie, bestehend aus Ruhe, Bandagen, Medikamenten und physiotherapeutischen Übungen, kann die Beschwerden lindern. |
| ◆ | Präventive Maßnahmen wie ergonomische Anpassungen am Arbeitsplatz und regelmäßige Dehn- & Kräftigungsübungen können helfen, Entzündungen der Sehnenscheiden vorzubeugen. |
| ◆ | Denken Sie daran, bei längeren monotonen Arbeiten genügend Pausen zu machen, um Ihre Sehnen, Bänder und Muskeln zu entlasten. |
| ◆ | Es ist wichtig, auf die Signale des Körpers zu achten und frühzeitig ärztliche Hilfe in Anspruch zu nehmen. Mit der richtigen Herangehensweise ist eine Sehnenscheidenentzündung gut behandelbar und heilbar. |
| ◆ | Bleiben Sie beweglich und beugen Sie Sehnenscheidenentzündungen und Tendinopathien vor, indem Sie regelmäßig Ihre Sehnen & Bänder dehnen und Ihre Muskeln stärken. |
Falls Sie an einer Sehnenscheidenentzündung leiden, wünschen wir Ihnen gute Besserung und hoffen, dass Sie in diesem Artikel die Antworten gefunden haben, die Sie gesucht haben.
FAQ – Andere fragen auch:
Kollagen Typ-1
Kollagen Typ-1:
Der Leim, der unseren Körper zusammenhält!
Die relevante Rolle von Kollagen Typ-1 für Ihren Körper und Ihre Gesundheit
Haben Sie sich schon einmal gefragt, was das Geheimnis straffer und gesunder Haut sowie starker Knochen und Gelenke ist? In unserem Blog wollen wir Ihnen einen Einblick in die Welt des Kollagens Typ-1 geben, einem essenziellen Baustein für Ihren Körper.
Entdecken Sie, warum Kollagen Typ-1 gut für Sie ist und welche besonderen Aufgaben es in Ihrem Körper übernimmt. Lassen Sie uns gemeinsam die Bedeutung von Kollagen Typ-1 für Ihre Gesundheit erkunden.
Inhalt:
2. Wo findet man Kollagen Typ-1?
4. Wofür braucht unser Körper Kollagen Typ-1?
4.2 Die Rolle für die Hautgesundheit
4.3 Baustein für starke Knochen und Gelenke
4.4 Unterstützung des Verdauungssystems
4.5 Unterstützung der Wundheilung
5. Fazit
FAQ – Andere fragen auch:
Für was ist Kollagen-Typ-1 gut?
Was ist Kollagen Typ-1?
Kollagen Typ-1 spielt eine entscheidende Rolle für den menschlichen Körper. Es ist eines der Hauptproteine, aus denen das Bindegewebe besteht. Im menschlichen Körper macht Kollagen Typ-1 über 90 % des Gesamtanteils der Kollagene aus (ca. 30% der gesamten Proteine im Körper sind Kollagene). Deshalb kommt dieser Proteintyp im Körper auch am häufigsten vor.
Seine Struktur und Funktionen unterstützen das Bindegewebe, die Hautgesundheit, sowie die Stärkung von Knochen und Gelenken. Dieses Protein liefert wichtige Bausteine für Ihren Körper und Ihre Gesundheit. Darüber hinaus spielt Kollagen Typ-1 eine entscheidende Rolle bei der Regeneration von Wunden und Verletzungen im Körper.
Speziell Kollagen Typ-1 ist besonders in den verschiedenen Bindegeweben vertreten und ist sozusagen eine Art Superleim für unseren Körper. (Das Wort Kollagen kommt aus dem Griechischen und bedeutet: Leim erzeugend; kolla = Leim, gennan = erzeugen).
Damals wurde Kollagen als Knochenleim im Holzhandwerk benutzt und ist schon seit Tausenden von Jahren bekannt. Auch heute noch wird Knochenleim für den Instrumentenbau (Geigenbau) genutzt, da die Instrumente ohne Beschädigung vollständig zerlegt werden können.
Wo findet man Kollagen Typ-1?
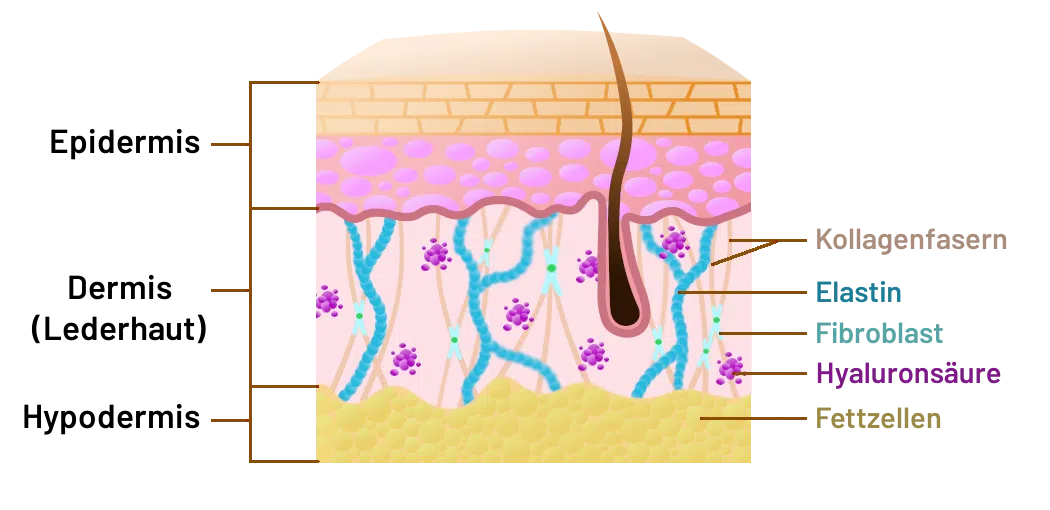
Dieser Kollagentyp ist der am häufigsten vorkommende im menschlichen Körper und findet sich vor allem in Haut, Sehnen, Knochen, Gelenken, Zähnen, Faszien, Gefäßen und inneren Organen.
Kollagen Typ-1 bildet das Grundgerüst für ein gesundes Bindegewebe, unterstützt die Elastizität der Haut, sowie die Stabilität und Belastbarkeit der Gelenke. Es sorgt im Körper für die Festigkeit und Struktur dieser Gewebe.
|
▸ Haut Kollagen Typ-1 ist ein Hauptbestandteil der Dermis (Lederhaut) – sorgt für Festigkeit, Elastizität und Struktur der Haut |
 |
|
▸ Knochen Kollagenfasern bilden das Grundgerüst des Knochengewebes – sorgen für Festigkeit und Flexibilität |
 |
|
▸ Sehnen und Bänder Kollagen Typ-1 ist ein wichtiger Bestandteil von Sehnen und Bänder – Verbindung von Muskeln mit Knochen; Stabilisierung der Gelenke |
 |
|
▸ Knorpel Kollagenfasern sind auch im Knorpelgewebe vorhanden – sorgen für Festigkeit und Elastizität des Knorpels |
 |
|
▸ Blutgefäße Kollagenfasern formen die Struktur der Blutgefäße – sorgen dafür, dass sie elastisch und widerstandsfähig sind |
 |
|
▸ Zähne Kollagen ist ein wichtiger Bestandteil von Zahnfleisch, Knochen und Zahnwurzeln – trägt zur Festigkeit und Struktur der Zähne bei |
 |
Diese Beispiele verdeutlichen die Vielseitigkeit und Bedeutung von Kollagen Typ-1 im menschlichen Körper. Es zeigt auch, wie wichtig seine Rolle bei der Aufrechterhaltung der Gesundheit und Funktionalität der verschiedenen Gewebe und Organe ist. So kommt Kollagen im gesamten Körper vor und übernimmt in jedem spezifischen Bereich spezielle Aufgaben.
Gewinnung und Struktur von Kollagen Typ-1
Kollagen Typ-1, ein essenzieller Bestandteil des Bindegewebes, zeichnet sich durch seine starke Faserstruktur aus. Diese Struktur ermöglicht es, Gewebe wie Haut, Knochen und Sehnen zu stärken und zu unterstützen. Die Funktionen dieses Proteins sind vielfältig und unerlässlich für eine gesunde Gewebestruktur.
Produktion im Körper:
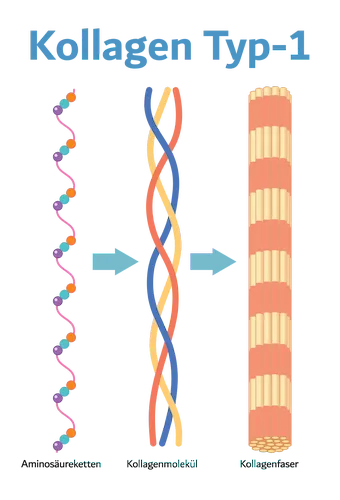
Kollagen Typ-1 besteht aus drei Polypeptidketten die sich aus den Aminosäuren Glycin, Prolin, Hydroxylysin und Hydroxypolin zusammensetzen (Prokollagene: Kollagen Typ-1-Alpha-1, Kollagen Typ-1-Alpha 2 ⇐ einzelne Polypeptidketten für die Bildung der Triplehelix).
Durch Proteinbiosynthese werden die Aminosäuren von Ribosomen (granuläre Makromoleküle) auf der Oberfläche des rauen Endoplasmatischen Retikulums (auch granuläres endoplasmatisches Retikulum genannt; Funktion: Proteinbiosynthese & Membranproduktion) gebildet und zu Polypeptidketten zusammengesetzt.

Kollagenfibrillen unter dem Transmissionselektronenmikroskop (TEM)
Jeweils drei dieser Polypeptidketten aus Aminosäuren bilden eine Triplehelix. Dieses so entstandene Kollagenmolekül ist ebenfalls als Prokollagen bekannt. Je nach Kollagentyp besteht die Triplehelix aus 600 – 3000 Aminosäuren.
Damit das eigentliche Kollagenmolekül entstehen kann, winden sich drei Triplehelice zu einem dünnen Faserbündel zusammen. Ähnlich wie ein dickes Seil, das aus 3 einzelnen Fasern zu einem Bündel gedreht ist. Es entsteht eine feste und stabile Kollagenfaser – die Kollagenfibrille (Fibrille = mikroskopisch kleine Faser; ein Tropokollagen).

Kollagen-Faserbündel unter dem Transmissionselektronenmikroskop (TME)
Durch die Aminosäure Hydroxylysin findet eine kovalente (d. h.: Atome teilen sich Elektronen) Quervernetzung statt. So werden die Polypeptidketten in der Triplehelix und zwischen den Kollagenfibrillen stabilisiert.
Durch die Quervernetzung in der Triplehelix und zwischen den Kollagenfibrillen, erhalten die Kollagenfasern und Kollagenbündel eine enorme Zugfestigkeit, sind aber nur geringfügig dehnbar.
Gewinnung aus Lebensmitteln:
Mit Nahrungsergänzungsmittel (Tendoactive®) und verschiedenen Präparaten können die benötigten Aminosäuren und Mikronährstoffe, für den Aufbau von Peptidketten (Bausteine zur Kollagenproduktion), dem Körper zugeführt werden.
● Knochensuppe
– wird aus Knochen von tierischen Quellen (meist Rind, Schwein, Huhn, Fisch) hergestellt. Knochensuppe enthält eine gute Menge an Kollagen Typ-1 und ist eine natürliche Quelle für Kollagen.
● Gelatine
– wird aus tierischen Haut- und Knochenteilen gewonnen und ist ein hydrolysiertes Kollagenprodukt. Gelatine wird häufig zur Verdickung von Lebensmitteln oder als Nahrungsergänzungsmittel verwendet.
● Kollagenpulver
– beliebte Ergänzung zur Förderung der Hautgesundheit, Gelenkgesundheit und Haarwachstum.
● Kollagenriegel, Kollagengetränke & Proteinshakes
– sind mit Kollagen angereichert, um die Proteinzufuhr zu erhöhen und unterstützen die Kollagenproduktion im Körper.
 |
Kollagen kann nicht aus Pflanzen, Pilzen oder Einzellern gewonnen werden, da sie kein Kollagen bilden.
Es gibt mittlerweile pflanzliche Alternativen für Menschen, die sich vegan oder vegetarisch ernähren, um ihre Kollagenzufuhr zu gewährleisten (z. B. Zinnkraut, Irish Moos, Jiaogulan, Ringelblume, Brennnessel). Nur die Bausteine zur Kollagenproduktion werden von diesen Pflanzen geliefert. Das Kollagen muss der menschliche Organismus selbst herstellen. |
Wofür braucht unser Körper Kollagen Typ-1?
Kollagen Typ-1: Der ultimative Baustein für das Bindegewebe!
Kollagen Typ-1 ist ein essenzieller Baustein, der das Bindegewebe unterstützt und stärkt. Es bildet das Grundgerüst für die verschiedenen Gewebearten und sorgt für deren Festigkeit, Elastizität und Stabilität. Kollagen Typ-1 spielt eine entscheidende Rolle für die Gesundheit und Funktion des Bindegewebes im Körper.
Vorteile von Kollagen Typ-1 für das Bindegewebe:
Festigkeit und Struktur
Kollagen Typ-1 bildet die Grundlage des Bindegewebes und sorgt für Festigkeit, Struktur und Elastizität. Es unterstützt die Gewebereparatur und regeneriert das Bindegewebe, was zu einer verbesserten Gesundheit und Funktionalität führt.
Unterstützung der Hautstruktur
Es ist ein wichtiger Bestandteil der Haut und anderen Bindegewebsstrukturen des Körpers. Durch Kollagen Typ-1 kann die Struktur und Elastizität des Bindegewebes verbessert werden, was zu einer strafferen Haut und jugendlicherem Aussehen führt.
Förderung der Gelenkgesundheit
Das Bindegewebe umgibt und stützt die Gelenke, Sehnen und Bänder und sorgt für eine reibungslose Bewegung. Kollagen Typ-1 trägt dazu bei, die Gelenke zu stärken, die Flexibilität zu erhöhen und das Verletzungsrisiko zu verringern.
Regeneration von Knochen und Zähnen
Kollagen Typ-1 ist auch ein wichtiger Bestandteil von Knochengerüst und Zähnen. Es unterstützt die Regeneration von Knochengewebe, was zu einer verbesserten Knochengesundheit und Zahnstruktur führt.
Die Rolle von Kollagen Typ-1 für die Hautgesundheit
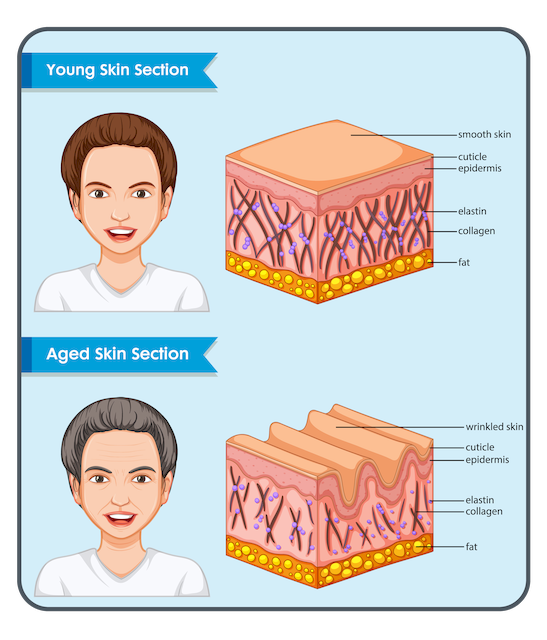
Als wichtiges Strukturprotein der Haut sorgt Kollagen Typ-1 für Festigkeit, Struktur und Elastizität. Eine ausreichende Menge dieses Proteins unterstützt die Haut dabei, straff und jugendlich zu bleiben, da es die Kollagenfasern stärkt und regeneriert.
Mit zunehmendem Alter (ab ca. 25 Jahren ⇒ 1,5% Proteinabbau pro Jahr) nimmt jedoch die natürliche Produktion von Kollagen Typ-1 ab, was zur Faltenbildung und einer insgesamt schwächeren Hautstruktur führen kann.
Vorteile von Kollagen Typ-1 für die Haut:
Verbesserung der Hautelastizität
Kollagen Typ-1 ist ein wichtiges Strukturprotein der Haut, das für die Elastizität und Festigkeit des Gewebes verantwortlich ist. Es kann die Elastizität der Haut verbessern und zu einer strafferen und jugendlicheren Erscheinung führen.
Reduzierung von Falten und feinen Linien
Mit zunehmendem Alter nimmt die körpereigene Produktion von Kollagen ab, was zu einer Verringerung der Hautfestigkeit und der Bildung von Falten führen kann. Kollagen Typ-1 stärkt die Hautstruktur, reduziert die Bildung von Falten und glättet feine Linien.
Förderung der Hautregeneration
Es unterstützt die Regeneration von Hautzellen und trägt dazu bei, die Hauterneuerung zu fördern. Dies kann helfen, die Hautschutzbarriere zu stärken und die Haut vor äußeren Einflüssen wie UV-Strahlung oder Umweltverschmutzung zu schützen.
Hydratation der Haut
Kollagen spielt auch eine wichtige Rolle bei der Feuchtigkeitsbindung in der Haut. Kollagen Typ-1 versorgt die Haut mit ausreichend Feuchtigkeit, reduziert Trockenheit und hält die Haut strahlend und geschmeidig.
Vitamin C (Ascorbinsäure) spielt eine wichtige Rolle bei der Kollagenproduktion in der Haut. Es ist ein starkes Antioxidans, das zur Neutralisierung von freien Radikalen beiträgt, die die Kollagenfasern in der Haut schädigen können.
Wenn die Haut ausreichend mit Vitamin C versorgt wird, kann dies zu einer erhöhten Kollagenproduktion führen. Darüber hinaus ist Vitamin C essenziell für die Synthese von Prokollagenen (Peptidketten), dem Vorläufer von Kollagen.
Kollagen Typ-1: Baustein für starke Knochen und Gelenke
Die Struktur dieses speziellen Kollagentyps unterstützt die Festigkeit und Elastizität dieses Bindegewebes, was wiederum die Stabilität der Knochen und Gelenke fördert.
Vorteile von Kollagen Typ-1 für Knochen und Gelenke:
Förderung der Knochengesundheit
Kollagen Typ-1 ist ein wesentlicher Bestandteil des Knochengewebes und sorgt für Festigkeit und Struktur. Es unterstützt die Knochengesundheit, erhöht die Knochenfestigkeit und wirkt Osteoporose entgegen.
Reduktion von Gelenkschmerzen
Die Gelenke werden gestärkt und die Produktion von Gelenkflüssigkeit gefördert. Dies kann dazu beitragen, Gelenkschmerzen zu lindern, Entzündungen zu reduzieren, Verschleißerscheinungen entgegenzuwirken und die Beweglichkeit der Gelenke zu verbessern.
Unterstützung der Regeneration von Knorpelgewebe
Normalerweise wird Knorpelgewebe aus Kollagen Typ-2 gebildet. Dies ist bei Faserknorpel (Bindegewebsknorpel) nicht so, da diese hauptsächlich aus Kollagen Typ-1 bestehen. Die Reparatur von geschädigtem Knorpelgewebe wird unterstützt und die Gelenkfunktion verbessert.
Prävention von Verletzungen
Durch die Stärkung der Knochen und Gelenken kann Kollagen Typ-1 dazu beitragen, Verletzungen vorzubeugen und die Belastbarkeit des Bewegungsapparates zu erhöhen.
Bedeutende Unterstützung des Verdauungssystems durch Kollagen Typ-1
Kollagen Typ-1 spielt auch eine entscheidende Rolle bei der Unterstützung Ihres Verdauungssystems. Die Peptide in Kollagen Typ-1 tragen dazu bei, die Darmgesundheit zu fördern und die Schleimhaut des Verdauungstrakts zu stärken. Dies ist wichtig, um eine optimale Nährstoffaufnahme zu gewährleisten und die Verdauungsfunktion zu unterstützen.

Vorteile von Kollagen Typ-1 für die Verdauung:
Schutz der Darmschleimhaut
Kollagen Typ-1 kann dazu beitragen, die Darmschleimhaut zu schützen und deren Integrität zu erhalten – versiegelt und nährt die Darmschleimhaut. Eine gesunde Darmschleimhaut ist wichtig für die Aufnahme von Nährstoffen und die Abwehr von schädlichen Substanzen aus der Nahrung.
Förderung der Darmgesundheit
Das Protein unterstützt die Bildung von Kollagenfasern im Darmgewebe, was zu einer verbesserten Darmgesundheit beiträgt – baut Bindegewebe auf, zur Stabilisierung und Heilung von Schäden der Darmwand. Eine gesunde Darmwand kann die Verdauungsfunktion optimieren, die Nährstoffaufnahme verbessern und das Immunsystem stärken – reduziert Entzündungen.
Unterstützung der Verdauungsprozesse
Es fördert die Produktion von Verdauungsenzymen im Darm für eine bessere Verdauung und Aufnahme von Nährstoffen. Magen-Darm-Beschwerden wie Blähungen, Verstopfung oder Durchfall können so gelindert werden.
Aufbau von Nährstoffreserven
Kollagen Typ-1 enthält wichtige Aminosäuren wie Glycin, Prolin, Hydroxylysin und Hydroxyprolin, die für die Gesundheit der Darmzellen und die Stabilisierung und Regeneration des Verdauungstrakts wichtig sind. Kollagen Typ-1 trägt dazu bei, die Nährstoffreserven im Körper aufzufüllen und die Darmgesundheit zu unterstützen.
Unterstützung der Wundheilung durch Kollagen Typ-1
Kollagen Typ-1 unterstützt die Bildung neuer Zellen und sorgt für eine schnellere Heilung von Wunden. Durch seine strukturellen Eigenschaften fördert es die Festigkeit und Elastizität der Haut, was zu einer verbesserten Wundheilung führt.

Vorteile von Kollagen Typ 1 für die Wundheilung:
Förderung der Geweberegeneration
Als Hauptbestandteil des Bindegewebes und der Haut, unterstützt Kollagen Typ-1, bei einer Verletzung oder Wunde, die Regeneration von neuem Gewebe, indem es die Bildung von Kollagenfasern und anderen extrazellulären Matrixkomponenten fördert.
Zuerst wird Kollagen Typ-3 gebildet, welches sich im weiteren Verlauf in Kollagen Typ-1 umwandelt. Dies trägt dazu bei, den Heilungsprozess zu beschleunigen und die Bildung einer stabilen Narbe zu unterstützen.
Verbesserte Hautelastizität
Kollagen Typ-1 verbessert die Elastizität der Haut, was zu einer besseren Wundheilung und einer geringeren Narbenbildung führt. Kollagen hilft, die Hautstruktur zu unterstützen und die Bildung von gesundem Gewebe zu fördern.
Antientzündliche Wirkung
Kollagen Typ-1 kann auch eine entzündungshemmende Wirkung haben, welche Entzündungen in der Wunde reduziert und den Heilungsprozess fördert. Diese unterstützt bei der Vermeidung von Komplikationen der Wundheilung und der Regeneration von gesundem Gewebe.
Schutz vor Infektionen
Eine intakte Hautbarriere ist entscheidend, um das Eindringen von Krankheitserregern in den Körper zu verhindern. So trägt Kollagen Typ-1 dazu bei, die Hautbarriere zu stärken und Infektionen in der Wunde zu verhindern. Eine schnellere und erfolgreiche Wundheilung wird dadurch gefördert.
Fazit: Kollagen Typ-1: Lebensnotwendiges Protein für unseren Körper und unsere Gesundheit
Zusammenfassend ist Kollagen Typ-1 sehr vielseitig und in allen wichtigen Bereichen des menschlichen Körpers vertreten. Es ist verantwortlich für die verschiedensten Aufgaben und Funktionen sowie Unterstützung der unterschiedlichsten Bereiche, in denen es vorkommt.
| ◆ | Kollagen Typ-1 ist das am häufigsten vorkommende Kollagen und ein wichtiges Protein für den menschlichen Organismus. Es ist eines der Hauptbestandteile des Bindegewebes. |
| ◆ | Kollagen Typ-1 erhält die Gesundheit und Funktion des Bindegewebes und sorgt für die Festigkeit, Elastizität und Struktur, in dem es zugfeste und stabile Fasern bildet. Dieser Kollagentyp kommt in Haut, Sehnen, Knochen, Gelenken, Zähnen, Faszien, Gefäßen und inneren Organen vor. |
| ◆ | Der Körper selbst produziert Kollagen Typ-1 aus Aminosäuren. Es wird aber auch aus tierischen Quellen gewonnen und in Form von Gelatine oder Pulver zur weiteren Verwendung verarbeitet. |
| ◆ | Kollagen Typ-1 ist nicht vegetarisch oder vegan, da es nicht aus Pflanzen, Pilzen und Einzellern gewonnen werden kann – diese bilden kein Kollagen. Einige spezielle Pflanzen liefern wichtige Bausteine (Aminosäuren) zur Kollagenbildung und werden für die Nahrungsergänzung herangezogen. |
| ◆ | Dieser Kollagentyp hat viele wichtige Funktionen und Rollen in den verschiedensten Bereichen, in denen dieses Kollagen vorkommt. Es unterstützt die Struktur, Elastizität und Festigkeit vieler Gewebe – stärkt und unterstützt dadurch die jeweiligen Bereiche. |
| ◆ | Kollagen Typ-1 bietet für die Haut viele Vorteile. Es verbessert die Elastizität, reduziert Falten, fördert die Hautregeneration und versorgt die Haut mit Feuchtigkeit. Es unterstützt so ein gesundes und jugendliches Hautbild. |
| ◆ | Ein guter Kollagen Typ-1-Zustand kann somit die Genesung beschleunigen und die Funktionalität der Gewebe und Organe unterstützen. |
| ◆ | Eine ausgewogene Ernährung mit ausreichend Vitamin C, Aminosäuren und Proteinen kann ebenfalls dazu beitragen, die Kollagenproduktion zu unterstützen und die Gesundheit von Haut, Knochengerüst und Bindegewebe zu erhalten. |
| ◆ | Um die Produktion von Kollagen Typ-1 zu fördern, können bestimmte Nahrungsergänzungsmittel (Tendoactive®) oder Cremes verwendet werden, um die körpereigene Kollagenproduktion anzuregen. |
In Anbetracht der vielfältigen gesundheitlichen Vorteile, die Kollagen Typ-1 bietet, ist es entscheidend, dieses essenzielle Protein in Ihre tägliche Ernährung zu integrieren. Da die körpereigene Produktion mit dem Alter abnimmt, ist es unumgänglich, dieses Hauptprotein mit der Nahrung oder als Nahrungsergänzung aufzunehmen.
Dank seiner Unterstützung für das Bindegewebe und der Verdauung, sowie seiner Rolle bei der Hautgesundheit und der Wundheilung ist Kollagen Typ-1 ein wahrer Alleskönner für Ihren Körper.
September 2024